周围神经病变是糖尿病最常见的并发症之一,大约60%-70%的糖尿患者都有周围神经病变,神经病变的患病率高低取决于检查手段的敏感性和特异性,检查方法越敏感,检出率越高。多表现为下肢疼痛、麻木等不适、感觉迟钝或消失,而后穿鞋子不合适导致溃疡,被针刺后引发感染,最终发展成糖尿病足溃疡,乃至坏疽。
心脏自主神经病变可导致心脏感觉的缺失,患者可表现为无痛性心肌梗死,甚至是猝死。因此建议所有糖尿病患者都应做标准的心电图检查,根据心血管危险因素的强弱来做进一步的糖尿病并发症检查。
言归正传,下面为糖友们介绍一下糖尿病神经病变的病理机制、临床表现、预防治疗等内容。
糖尿病神经病变(diabetic neuropathy)是糖尿病最常见的慢性并发症之一,病变可累及中枢神经及周围神经,后者尤为常见。其中远端感觉神经病变是最常见的病变,占所有「糖尿病神经病变」的50%以上。
「糖尿病神经病变」的病因及发病机制目前尚不完全清楚,学者们认为是多因素的。近年研究认为,「糖尿病神经病变」的发生与下列因素有关。
(一)遗传因素
(二)缺血及缺氧性因素
(三)氧化应激:
(四)多元醇通路过度活跃
(五)晚期糖基化终末产物(AGE)-AGE受体-核因子(AGE-RAGE-NF-KB)
(六)蛋白激酶C( PKC) 的激活:
(七)必需脂肪酸代谢异常
(八)神经生成营养因子:包括神经生长因子(NGF)、IGF-1等。
(九)综合发病机制假说:以上信息综合后「糖尿病神经病变」的发病机制模型。高血糖通过影响神经微血管舒张而导致神经血流减少与血液粘滞度增加。微血管的收缩紧张性增加,舒张性减弱。加上微血管血流减少,可增强粘连分子的表达,损害血液-神经屏障,生成过氧化物根,并且激活PKC和NF-KB。接踵而来的是神经内膜缺血和缺氧。结果导致脂解作用增加,高血糖诱导的r-亚麻酸缺乏,AGE生成(AGE-RAGE-NF-KB),多元醇途径代谢过度活跃,PKC与自动氧化作用以及生长因子缺乏导致了脂质过氧化作用。糖尿病状态加重了对缺血的炎症反应。HNE特别重要,因为它能够导致神经元、神经元附属物与支持细胞的凋亡。此图是经过简化的。导致神经病变的发病机制是错综复杂的。大部分可能的发病机制都是交错的,不同机制之间之间存在着重要的相互作用与协同作用。
「糖尿病神经病变」病理改变广泛,主要可累及周围神经、自主神经、颅神经,脑及脊髓也可受累。早期表现为神经纤维脱髓鞘和轴突变性。Schwann细胞增生,随着病程进展,表现为轴突变性和髓鞘纤维消失,在髓鞘纤维变性的同时有再生丛的产生,随着病变的进展,再生丛密度降低,提示为一种不恰当修复,此种现象尤其在T2糖尿病中常见。有时,「糖尿病神经病变」的临床资料和电生理检查提示为慢性炎症性脱髓鞘性多神经病变(chronic inflammatory demyelinating polyneuropathy,CIDP),其主要改变是炎性浸润、脱髓鞘和轴突丧失,与特发性CIDP很难鉴别。自主神经受累时,主要表现为内脏自主神经及交感神经节细胞的变性。微血管受累的表现主要是内皮细胞增生肥大,血管壁增厚、管腔变窄、透明变性,毛细血管数目减少,严重者可发生小血管闭塞。脑部病变主要累及脑血管,易发生中风,尤其是脑梗塞,有些可发生脑萎缩和脑硬化。脊髓病变以后索损害为主,主要为变性改变。
「糖尿病神经病变」有多种,分类方法亦有多种。目前应用最广泛、最简单的分类方法是Thomas最早提出的。修改后的这一分类方法如下:
A. 对称性神经病变
高血糖性神经病变、 治疗诱发性神经病变、对称性下肢近端神经病变、远端对称性感觉运动性多发神经病变、自主神经病变、急性疼痛性神经病变
B.局灶性和多灶性神经病变
1.局部肢体神经病变。 2.糖尿病性肌萎缩。3.脑神经病变。4.胸腹部神经病变
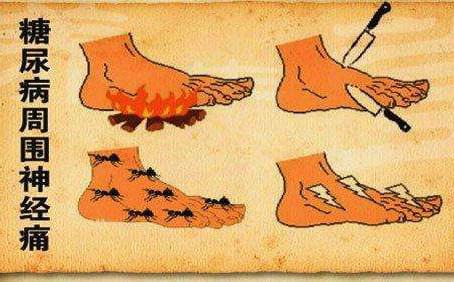
(一)远端对称性感觉运动性多发神经病变:
此为糖尿病周围神经病变中最为常见的一种。症状从肢体远端开始,逐步向近端发展,呈手套袜子样分布范围,一般从下肢开始。以感觉障碍为主,伴有程度不同的自主神经症状,而运动障碍相对较轻。发病多隐匿。
感觉症状的表现与受累神经纤维的大小有关。如果是细小纤维,则疼痛和感觉异常是主要症状。疼痛可以是钝痛、烧灼痛、刺痛、刀割痛等多种疼痛表现,大都晚间加剧。感觉异常可表现为麻木、发冷、蚁行、虫爬、发热、烧灼、触电样等感觉。深感觉(关节位置觉与振动觉)障碍一般很轻微。还可有温、痛觉的减退或缺失,随着症状的加重,可以发生肢体远端部位遭受各种意外损伤而全然不知的情况,如烫伤、热水烧伤、足部外伤引起溃疡等等。自主神经病变引起的足不出汗,致皮肤干裂,更易促进溃疡发生。足部溃疡的继发感染与动脉血栓形成可造成坏死和坏疽,导致最终截肢。如受累的是粗大纤维,则主要影响关节位置觉和振动觉。出现步态与站立不稳的症状,闭目时更为明显,即感觉性共济失调。患者常诉有踩棉花感或地板异样感。由于行动不稳容易造成跌倒、外伤甚至骨折。临床上,细小纤维受损更为多见,但最为常见的是细小纤维和粗大纤维同时受累的混合型病里例。运动障碍如远端的无力、手与足的小肌肉萎缩,一般出现在疾病后期。
(二)自主神经病变:
自主神经病变往往很少单独出现,常伴有躯体性神经病变。反之,有躯体性神经病变的糖尿病病例中,通过功能检查,发现某些程度自主神经功能障碍的发病率可高达40%。可是一旦出现自主神经功能障碍的临床症状,则预后可能就比较差。
1. 泌尿生殖系统和糖尿病性膀胱病变:
膀胱功能障碍可见于37-50%的糖尿病患者。与自主神经病变相关的膀胱症状包括排尿不畅,尿流量减少、、残余尿多、尿不尽、尿潴留、有时尿失禁,容易并发尿路感染。生殖系统表现为男性性欲减退、阳痿。所报道的发病率为30-75%。阳痿可能是糖尿病自主神经病变的最早症状。。
2. 出汗异常:
汗腺支配神经功能障碍是糖尿病自主神经病变的一个常见症状。主要表现为四肢末端少汗,但往往同时伴有躯干部位的多汗。
3. 心血管系统
(1)猝死:在患有严重自主神经病变的糖尿病患者中,有呼吸、心跳骤停的事件发生。
(2)直立性低血压:当患者从卧位起立时,若站位的收缩压较卧位时下降大于30mmHg以上,则称为直立性低血压。
(3)静息时心动过速:静息时心率90~100次/分,有的达130次/分。
(4)无痛性心肌梗塞:是心脏自主神经功能障碍最为严重的表现。
4. 胃肠道系统:
糖尿病胃轻瘫可表现为恶心、食后腹胀腹痛、早饱、呕吐等。糖尿病人大多有便秘,但也有少数病人发生腹泻,或腹泻、便秘交替。
(三)急性疼痛性神经病变
此型少见,主要发生于病情控制不良的糖尿病患者。急性发病的剧烈疼痛和痛觉过敏,在下肢远端最为显著,也可波及整个下肢、躯干或手部。常伴有肌无力、萎缩、体重减轻与抑郁,有些病人呈神经病性恶液质。此型对胰岛素治疗的效果较好,但恢复的时间常较长。
(四)脑神经病变
在糖尿病性单一脑神经病变中,最常见的是动眼神经麻痹。起初表现为复复视,几天内回进展为完全的眼肌麻痹,还会出现上睑下垂和瞳孔散大。糖尿病性动眼神经麻痹一般在6-12周内自发恢复,但可以有复发或发生双侧的病变。
实验室检查和特殊检查
(一)神经肌电图检查
神经肌电图检查对糖尿病周围神经病的诊断有一定价值,可发现亚临床神经损害,在糖尿病早期,甚至出现临床症状之前已有明显变化,故有早期诊断价值。
(二)心血管自主神经损伤的有关检查:
1.立卧位时每分钟心率差。记录平卧位Ⅱ导联心电图后,于5秒钟内迅速立起,并继续记录心电图。测定立位时与卧位时R—R间期,计算出立位与卧位时每分钟心率之差(立卧差)。正常大于15次/分,若小于15次/分为异常。
2. 站立后第30次与第15次心搏R—R间期比值(30/15比值)。正常人30/15比值大于或等于1.03,若小于1.03为异常。
3.直立性低血压试验。若站位的收缩压较卧位时下降大于30mmHg以上,则称为直立性低血压。
4. SPECT:Cosson等报道,用间碘苯甲胍(MIBG)单光子发射计算机断层扫描方法能反映心脏交感神经病变,此方法较上述方法能更早、更敏感地反映心脏自主神经病变,其缺点是价格昂贵,有放射性。
5.休息时心率:心血管系植物神经病变休息时心率多大于90次/分。
6. 深呼吸时每分钟心率差。病人平卧位,先训练每分钟深呼吸六次,记录Ⅱ导联心电图上单次深吸及深呼时最大与最小的心搏间距(R—R间期),分别计算深呼及深吸时每分钟心率的差(呼吸差),正常人50岁以下呼吸差大于15次/分,50~60岁大于10~15次/分,若小于10次 /分为异常。
7.乏氏动作反应指数。嘱病人深吸气后掩鼻闭口用力作呼气动作,即乏氏动作15秒,然后放松自然呼气10秒,同时记录心电图,测定在乏氏动作后最大的R—R间期与乏氏动作时最小的R—R间期的比值,为乏氏动作反应指数。正常人应大于或等于1.21,若小于或等于1.10为异常。
上述指标中以呼吸差、立卧差,乏氏动作反应指数及30/15比值较敏感。
(三)胃肠自主神经功能检查:①胃排空测量:目前以胃排空的闪烁图最敏感且能用于临床的方法。②测压法可发现近端胃和胃窦部动力减低,持续低幅胃窦运动,高幅幽门收缩。③胃电图。
(四)膀胱功能检测:膀胱超声测定残余尿量,糖尿病自主神经病变膀胱残余尿量增加。尿流动力学检测。用尿道流量计、膀胱测压、神经传导速度和国际前列腺症状计分(IPSS)来评价尿道-膀胱的自主神经功能可发现异常。
(一)「糖尿病神经病变」的临床诊断包括三个步骤:
1.糖尿病的诊断。2.神经病变的诊断。3.神经病变与与糖尿病关系的确定。临床上,不论糖尿病病程的长短,均应考虑糖尿病性神经病变可能。根据病史,典型的临床表现,典型病例诊断较容易,必要时可行神经功能测定。在糖尿病患者发生的神经病变不能轻易地认为都是「糖尿病神经病变」,其他原因引起的神经病变也可以并存在糖尿病患者身上。由于糖尿病性神经病变的临床表现、实验室检查与特殊检查均缺乏特异性。所以,「糖尿病神经病变」的诊断必须有糖尿病证据;根据临床表现及有关实验室检查有「糖尿病神经病变」的证据;除外其他原因引起的神经病变后才可确诊,并根据病变累及的神经类型和部位进行分型。
(二)、鉴别诊断:
1.对称性周围神经受损:应注意与中毒性末梢神经病变、感染性多发性神经根炎等鉴别。前者常有药物中毒或农药接触史,疼痛症状较突出。后者常急性或亚急性起病,病前多有呼吸道或肠道感染史,表现为四肢对称性弛缓性瘫痪,运动障碍重,感觉障碍轻,1~2周后有明显的肌萎缩。脑脊液蛋白定量增高,细胞数正常或轻度增高。
2.非对称性周围神经损伤:应注意与脊髓肿瘤,脊椎骨质增生压迫神经等病变鉴别,相应节段脊椎照片或CT、MRI有助于诊断。
3.腹泻应注意与胃肠道炎症、肿瘤等鉴别:糖尿病腹泻水样便多见,无粘液脓血,腹泻前可有痉挛性腹痛伴肠鸣增多,排便后症状可好转,大便常规及培养无炎性成分及细菌生长。必要时肠镜等检查有助于鉴别。
4.心脏自主神经功能紊乱应与其他心脏器质性病变鉴别,但后者无糖尿病史,血糖正常而常存相应病的病状及体征。
(一)糖尿病的控制:DCCT和UKPDS的研究已证实,严格控制血糖可预防和延缓「糖尿病神经病变」的发生,并防止其进一步进展恶化。控制血糖的同时也应注意注意血脂、血压等达标,还要控制吸烟等。

胰岛素泵强化治疗
毋庸置疑,糖尿病可以加速糖尿病神经病变进程。胰岛素泵强化治疗主要是对糖尿病血糖控制的较好治疗手段,通过早期控制血糖波动达到为神经病变赢得缓解治疗或控制发展的目的。
(二)针对「糖尿病神经病变」发病机理的治疗:
1.抗氧化药物 此类药物通过阻抑神经内氧化应激状态,增加营养神经血管的血流量,加快神经传导速度,增加神经Na+ - K+ - ATP酶活性等机制,改善糖尿病周围神经病变的症状。α - 硫辛酸是丙酮酸脱氢酶系的辅助因子,也是目前较临床常用一种抗氧化剂。
2. 改善神经营养药物 甲钴胺为蛋氨酸合成酶辅酶,该酶促进髓鞘的主要成分卵磷脂的合成,与髓鞘、核糖核体膜、线粒体膜、突触及受体等的功能有关,可促进核酸和蛋白质的合成,改善神经元和施旺氏细胞的代谢合成,促进轴索内输送和轴索的再生,恢复神经键的传达延迟。
3. 改善神经微循环药物 主要有血管扩张剂,如血管紧张素转化酶抑制剂,己酮可可碱; 抑制血小板聚集药物如阿司匹林、西洛他唑;活血化瘀类中药等;前列腺素E可扩血管,减轻血液粘稠度,10~20μg/d滴斗入,2周为一疗程,对「糖尿病神经病变」的麻木、疼痛有一定缓解作用。
4.醛糖还原酶抑制剂(ARIs) 从原理上讲,醛糖还原酶抑制剂通过抑制醛糖还原酶活性,恢复Na+ - K+ -ATP酶活性,减少山梨醇和果糖在周围神经组织的沉积,可以改善「糖尿病神经病变」。近20年来,此类药物逐渐被研究和应用,但由于疗效和安全性受到质疑,部分已停止使用或仍处于临床研究阶段。
5.γ-亚麻酸 神经病变时存在必需脂肪酸代谢紊乱,补充γ-亚麻酸能增加神经内血流,改善神经传导速度。
6.其他 包括糖基化终末产物形成抑制药:氨基胍, C肽、蛋白激酶C抑制剂等,目前尚未进入临床使用阶段。
(三) 自主神经病变的治疗
1.直立性低血压:首先,去除导致直立性低血压的潜在原因。利尿剂、抗高血压药、抗心绞痛药和抗抑郁药是最常见的诱因。应注意适当抬高床头,缓慢起立,穿弹力袜。在症状较重的病例中,可能需要药物治疗,首选药物是9-α-氟氢化可的松0.1~0.3mg/d。该药因困难引起卧位高血压而限制其应用。
2.胃轻瘫:少食多餐联合药物治疗是治疗糖尿病胃轻瘫的标准方法。多潘立酮(吗丁啉):多巴胺受体阻滞剂,10mg,3次/d,餐前30分服用。可引起泌乳等不良反应。西沙必利:为全消化道促胃肠动力学药物,通过刺激肠肌层神经丛,增加乙酰胆碱释放而起作用,5mg,3~4次/d。氧氯普胺(胃复安):5~10mg,3次/d,此药兼有胆碱能和抗多巴胺能作用,易透过血脑屏障而出现锥体外系反应,不宜长用。红霉素:通过刺激胃动素释放和直接兴奋胃动素受体,促进胃排空,剂量200~250mg,3次/d。
3.糖尿病神经原性膀胱:对无力性膀胱可下腹按摩助膀胱排空,较重症尿潴留可导尿或留置导尿。必要时膀胱造瘘。可应用促进膀胱收缩的药物,如氨甲酰甲胆碱,口服,10-30mg/次,2-3次/d。
4.勃起功能障碍:阳痿患者可采取下列措施:育亨宾,由于价格贵,有效率不高,可以有选择性地应用。雄激素只有在血液睾酮水平降低时才考虑。海绵体内注射血管活性药物,真空负压勃起系统、血管外科治疗、阴茎假体插入等均可选用。而且应配合心理治疗。
(四)痛性神经病变的治疗:痛性神经病变患者因疼痛严重影响生活质量,而且疼痛特点是夜晚加重,所以有效缓解疼痛为治疗的关键之一。目前针对疼痛发生机制的治疗仍被认为是缓解痛性神经病变疼痛症状的主要治疗。
1.三环类抗抑郁药仍是研究最多治疗神经性疼痛的一线药物。阿米替林(Amitrip tyline)和丙米嗪(Berkomine)应用最为广泛。
2.抗抑郁药:卡马西平、苯妥英钠试验证实有效缓解痛性神经病变疼痛症状,但副作用大,目前少用于临床。加巴喷丁( Gabapentin)是目前治疗糖尿病周围神经病变引起的疼痛的一线药物。
3.阿片类:阿片类麻醉镇痛药止痛的原理主要是作用于中枢痛觉传导通路阿片受体,提高痛觉阈值,使疼痛缓解。最常见的副作用是镇静、便秘、恶心和呕吐及成瘾。
4.局部治疗药物:有的患者疼痛部位相对比较局限,可以采取局部用药。局部用药有全身副作用小、与其他药物相互作用少等优点,因此也是今后止痛药物的研究方向。如已被FDA 批准上市的利多卡因贴皮剂,以及氯胺酮凝胶、辣椒素软膏、消心痛喷剂、硝酸甘油贴膜剂等均能缓解疼痛。
关键词:丹纳胰岛素泵,胰岛素泵,糖尿病并发症,糖尿病神经病变